Вірусний гепатит Д – хвороба, що вражає печінку. Патологія має й інші назви: HDV, ВГД, гепатит В з агентом дельта (коинфекция), дельта-гепатит. Передача збудника можлива тільки при наявності HBsAg (гепатиту В). Для хвороби характерно тяжкий перебіг і несприятливий прогноз.
збудник хвороби
Вірус гепатиту дельта був виявлений ще в 1977 році в гепатоцитах пацієнтів з гепатитом В. Спочатку припускали, що це різновид вірусів гепатиту В. Однак з часом було встановлено, що це окремий вірус. Особливістю HDV є нездатність інфікувати людину без присутності іншого вірусу гепатиту, так як в його геномі немає ділянок, які кодують оболончатий білок.
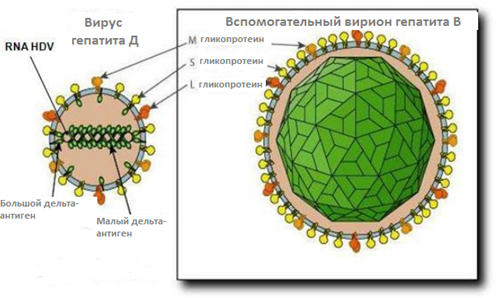
Дельта-вірус має невеликі розміри в порівнянні з іншими збудниками вірусного гепатиту. Зовнішня оболонка представлена HBsAg (гепатиту В). Виділяють 7 генотипів і кілька підтипів вірусу. Найпоширенішим є перший генотип. Другий і четвертий генотипи зустрічаються в Японії, 3-й генотип – в Південній Америці та Центральній Африці. Решта генотипи виявляються в країнах Африки і не до кінця вивчені.
Вірус стійкий до високих температур, кислот і опроміненню ультрафіолетом. На його активність не діє заморожування і розморожування. Щоб інактивувати HDV, на нього треба діяти лугами або протеазами.
Шляхи передачі та фактори ризику
Вірусний гепатит Д передається тільки від людини, яка інфікована ще й гепатит В (HBV). Основний шлях передачі HDV – через кров. Тому в групу ризику потрапляють всі, хто працює з кров’ю або пацієнти, які потребують частого переливання препаратів крові. Зараження часто відбувається в лікарнях (гемодіаліз і хірургічні відділення). Високого ризику інфікування схильні наркомани, які вводять наркотики у вену.
Можлива передача вірусу від вагітної жінки до плоду. Часте виявлення HDV у людей, які ведуть безладне статеве життя, дало підставу припускати, що заразитися можна і статевим шляхом. Сприйнятливими до інфікування є особи, у яких виявлено HBsAg, тому високі показники поширеності HDV реєструють в районах, де виявляється велика кількість носіїв HBsAg.
Для того щоб запобігти вірусний гепатит Д, проводять вакцинацію проти гепатиту В. Це забезпечує захист від HDV. З особливою увагою ставляться до носіїв HBsAg і хворим на хронічний гепатит В, так як саме ця група осіб схильна до ризику інфікування. Пацієнти та їхні родичі повинні знати про шляхи зараження HDV і заходи запобігання інфікування.
розвиток захворювання
Сприятливі уязика для свого розмноження дельта-вірус знаходить тільки в організмі носія вірусу гепатиту В. Завдяки HBsAg вірус Д відразу ж проникає в клітини печінки. У HDV є виражену токсичну дію на гепатоцити. У інфікованої людини відбуваються некротичні зміни клітин печінки і порушення імунітету.
При попаданні HDV в організм людини розвивається захворювання по 2 варіантами:
- поєднане зараження гепатоцитів двома вірусами В і Д (коинфекция);
- суперинфекция Д.
Перший варіант можливий, коли віруси гепатиту В і Д потрапляють в організм одночасно. Другий варіант розвивається в тому випадку, коли HDV потрапляє в організм людини, у якого вже є вірус гепатиту В. Додаткове зараження HDV призводить до важкої формі захворювання.
У разі коли захворювання розвивається в результаті коінфекції, спостерігається гострий гепатит змішаної етіології. У клітинах печінки одночасно розмножуються віруси гепатиту Д і В. Одужання настає тільки в разі загибелі обох типів вірусів.
Суперінфекції прийнято називати гострої дельта-інфекцією вірусоносія гепатиту В. При цьому загибель клітин печінки в основному провокує HDV, участь ж вірусу В мінімально. На відміну від коінфекції, суперінфекція має важкий перебіг. Захворювання прогресує і закінчується некрозом печінки або цирозом. Така патологія пояснюється тим, що в клітинах печінки носіїв HBsAg дельта-вірус постійно розмножується і вражає гепатоцити.
У тканинах печінки при гепатиті Д превалюють явища некрозу. Хронічний вірусний гепатит Д призводить до вираженим запальним і некротичних поразок, порушення структури печінкової тканини і розвитку раннього цирозу. Дослідження показали, що у пацієнтів з HDV цироз розвивається вже через 5 років після інфікування.
симптоми
Симптоми при коінфекції не відрізняються від гострого вірусного гепатиту В. Інкубаційний період триває від 6 до 10 тижнів. Преджелтушном фаза починається гостро. У пацієнта з’являються симптоми:
- слабкість, стомлюваність;
- нездужання;
- головний біль;
- втрата апетиту аж до відязика від їжі;
- нудота;
- блювота;
- болю в суглобах;
- біль в області печінки;
- температура від 38 градусів і вище.
Симптоми тривають близько 5 днів. Далі настає період жовтяниці, під час якої відбувається наростання симптомів. Нерідко приєднується свербіж шкіри, висипання, збільшення селезінки. Печінка в період жовтяниці збільшується на 3 см і стає чутливою. У крові у пацієнтів виявляють високу
Через 4 дні шкіра і склери стають жовтими, сеча набуває темного забарвлення, кал знебарвлюється. Стан пацієнта погіршується, симптоми наростають. Печінка і селезінка збільшуються, стають щільними і чутливими. У 40% випадків виявляється набряки або асцит. Білірубін в крові має високі показники протягом 2 місяців, активністьтрансаміназ вище, ніж при гепатиті В.
У печінки відбувається порушення білкового обміну. У пацієнтів хвороба протікає хвилеподібно. Після незначного поліпшення спостерігають погіршення самопочуття з наростанням симптомів. Ускладненнями суперинфекции є:
- наростання жовтяниці;
- інтоксикація;
- асцит;
- дистрофія печінки;
- печінкова енцефалопатія;
- кома.
При наростанні симптомів і печінкової енцефалопатії може наступити смерть. Одужання відбувається рідко. Хвороба в 80% переходить в хронічну форму з формуванням раннього цирозу печінки.
діагностика
Змішаний HDV виявляють на підставі симптомів, опитування пацієнта, виявленні факторів ризику (переливання крові, ін’єкції). Іншим критерієм є підвищення показників тимолової проби.
Специфічна діагностика ґрунтується на лабораторних даних. У пацієнтів виявляють маркери HDV і HBV. Основний маркер для виявлення інфекції – анти-дельта IgM. Вже протягом перших трьох тижнів цей маркер визначають у високому титрі. Пізніше анти-дельта IgM перестають виявлятися в крові.
У пацієнтів з суперінфекцій з перших днів провісників хвороби після інкубаційного періоду і в період жовтяниці виявляють HBsAg і HBcAg. При тяжкому перебігу гепатиту у пацієнтів можуть виявити в сироватці крові тільки РНК HDV. Диференціальну діагностику проводять з гострим гепатитом В або загостренням хронічного гепатиту В.
лікування
Пацієнтів лікують в умовах стаціонару. Терапію призначають в залежності від тяжкості перебігу гепатиту. Так як HDV має пряме руйнівну дію на гепатоцити, пацієнтам протипоказані глюкокортикоїди.
У комплекс терапії включаються:
- дієта № 5;
- постільний режим;
- противірусна терапія (інтерферони);
- дезинтоксикация;
- засоби для поліпшення роботи шлунково-кишкового тракту (Дуфалак, Лактулоза, Панкреатин);
- засоби для підтримки роботи печінки (Гептралу, Ліпостабіл, Ессенціале).
При тяжкому перебігу пацієнти переводяться в палату інтенсивної терапії, де проводиться ретельне спостереження за роботою нирок, серця. При наростанні симптомів, набряку мозку, печінкової енцефалопатії і комі хворих підключають до апарату ШВЛ, проводять постійний моніторинг стану, контроль артеріального тиску, пульсу, серцевих скорочень.
Пацієнтам показана:
- Інфузійна терапія для підтримки гемодинаміки.
- Введення вітамінів.
- Вікасол.
- Манітол при загрозі набряку мозку.
- Для підтримки кислотності шлункового соку вводять Ранитидин.
- Для профілактики кровотеч призначають Октреатід.
Для розвантаження печінкових клітин показана еферентна терапія (плазмосорбція, плазмоферез). Під час проведення очищення крові, виводяться токсичні продукти з організму, поліпшується стан пацієнта, зменшуються симптоми. Подальше лікування залежить від стану пацієнта. Розвиток кровотечі з розширених вен в 30% випадків призводить до смерті.
Пацієнти, у яких захворювання закінчилося одужанням, спостерігаються протягом року після виписки. Хворі з хронічними формами гепатиту залишаються на обліку лікаря довічно.





